Dieses Material richtet sich an Personen ohne medizinische Ausbildung, die mehr über Osteochondrose wissen möchten, als in populären Publikationen und auf den Websites privater Kliniken geschrieben steht. Patienten stellen Ärzten verschiedener Fachrichtungen Fragen, die ein völliges Missverständnis zum Thema Osteochondrose charakterisieren. Beispiele für solche Fragen sind: „Warum tut Osteochondrose weh?“, „Angeborene Osteochondrose wurde entdeckt, was soll ich tun?“ Vielleicht kann die Apotheose eines solchen Analphabetismus als eine ziemlich häufige Frage angesehen werden: „Herr Doktor, ich habe die ersten Anzeichen einer Chondrose, wie beängstigend ist das?“ Ziel dieses Artikels ist es, das Material zur Osteochondrose, ihren Ursachen, Erscheinungsformen, Diagnose-, Behandlungs- und Präventionsmethoden zu strukturieren und die am häufigsten gestellten Fragen zu beantworten. Da wir ausnahmslos alle Patienten mit Osteochondrose sind, wird dieser Artikel für jeden von Nutzen sein.
Wie ist die Bandscheibe aufgebaut?
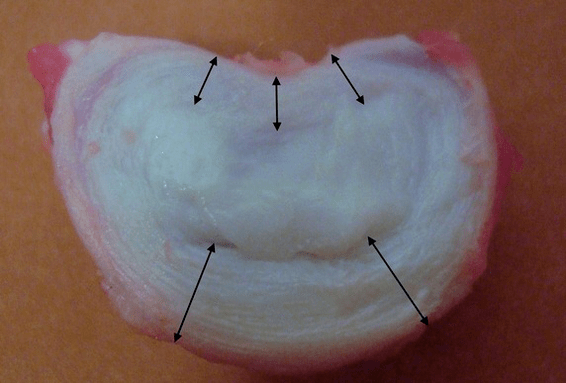
Jede Bandscheibe besteht aus zwei verschiedenen Abschnitten:
- äußerer Faserring, bestehend aus dichten Fasern, die die Bandscheibe von außen um den Umfang herum bedecken;
- Die innere elastische Komponente ist der Nucleus Pulposus.
Die Fasern des Faserrings sind sehr dicht und elastisch. Mit den Jahren geht die Elastizität verloren und etwa im Alter von 60 Jahren wird der Faserring steif. Zwischen der Oberfläche jedes Wirbels oben und unten und der Bandscheibe selbst befinden sich die sogenannten Endplatten, also die Grenzbereiche zwischen Wirbel und Bandscheibe. Dank dieser Endplatten wachsen die Wirbel in die Höhe und durch sie werden der Nucleus Pulposus und das Gewebe der Bandscheibe durch die Diffusionsmethode diffus ernährt, da der Knorpel der Bandscheibe weder durchblutet noch innerviert wird.
Gesunde Bandscheiben eines jungen Menschen sind zu hohen Stoffwechselraten fähig. Wenn Sie Kontrastmittel in eine normale Disc einbringen, verschwindet dieser nach 20 Minuten von dieser.
Studien haben gezeigt, dass bei einem Erwachsenen die Höhe jeder Bandscheibe ungefähr beträgt:
- 25 % der Höhe benachbarter Wirbel im Halsbereich;
- 20 % Brust;
- 33 % im Lendenbereich.
Das heißt, im Lendenwirbelbereich ist die Dicke der Bandscheiben aufgrund der höheren Belastung größer. Laboruntersuchungen haben gezeigt, dass eine einzelne gesunde Bandscheibe bei einem jungen Menschen einer statischen Druckbelastung von bis zu 2,5 Tonnen standhält. Mit 70 sinkt dieser Wert auf 110 kg! Das heißt, eine „alte, trockene Scheibe“ verträgt die Lastübertragung zu den Seiten und hält den erhöhten Druck im Ring 22-mal schlechter aufrecht.
Warum ist das passiert? Mit der Zeit nutzt sich der Faserring allmählich ab. Es kann sich nicht mehr dehnen, sondern ragt nur noch nach außen, über die Bandscheibe hinaus, oder es bricht. Der Kern hört auf, die vertikale Last in eine radiale Last umzuwandeln. Mit zunehmendem Alter baut sich in den Bandscheiben allmählich Stress auf und ihre Struktur verändert sich. Wenn alle diese Prozesse, zusammengefasst in einer separaten Bandscheibe, auf die gesamte Wirbelsäule übertragen werden, kommt es in der Klinik zu einer Erkrankung namens Osteochondrose. Jetzt können wir mit der Definition beginnen.
Was ist Osteochondrose?
Der Name der Krankheit ist beängstigend, wenn er nicht klar ist. Das medizinische Suffix „-oz“ bedeutet Wucherung oder Vergrößerung eines Gewebes: Hyalinose, Fibrose. Ein Beispiel könnte die Leberzirrhose sein, bei der das Bindegewebe wächst und das Funktionsgewebe, die Hepatozyten, an Volumen abnimmt. Es kann zu einer Ansammlung pathologischer Proteine oder Amyloid kommen, die normalerweise nicht vorhanden wären. Diese Speicherkrankheit wird dann Amyloidose genannt. Aufgrund einer Fettdegeneration, der sogenannten Fetthepatose, kann es zu einer erheblichen Vergrößerung der Leber kommen.
Nun, es stellt sich heraus, dass bei intervertebraler Osteochondrose das Knorpelgewebe der Bandscheiben an Volumen zunimmt. Warum bedeutet „chondros, χόνδρο“, übersetzt aus dem Griechischen ins Russische, „Knorpel“? Nein, Chondrose oder genauer Osteochondrose ist keine Speicherkrankheit. In diesem Fall findet kein wirkliches Wachstum des Knorpelgewebes statt; Wir sprechen lediglich von einer Veränderung der Konfiguration der knorpeligen Bandscheiben unter dem Einfluss langjähriger körperlicher Aktivität und haben oben untersucht, was in jeder einzelnen Bandscheibe passiert. Der Begriff „Osteochondrose“ wurde 1933 von A. Hilderbrandt in die klinische Literatur eingeführt.
Osteochondrose bezeichnet dystrophisch-degenerative Prozesse und gehört zur normalen, normalen Alterung der Bandscheiben. Keiner von uns wundert sich darüber, dass sich das Gesicht eines 20-jährigen Mädchens geringfügig von dem Gesicht eines 70-jährigen Mädchens unterscheidet, aber aus irgendeinem Grund glaubt jeder, dass die Wirbelsäule und ihre Bandscheiben nicht die gleichen ausgeprägten vorübergehenden Veränderungen erfahren. Dystrophie ist eine Ernährungsstörung und Degeneration ist eine Verletzung der Struktur der Bandscheiben, die auf eine lange Dystrophieperiode folgt.
Ursachen der Osteochondrose und ihrer Komplikationen
Als Hauptursache einer einfachen physiologischen Osteochondrose kann die Art und Weise angesehen werden, wie sich eine Person bewegt: das Gehen in aufrechter Position. Der Mensch ist die einzige Säugetierart auf der Erde, die auf zwei Beinen geht, und dies ist die einzige Fortbewegungsart. Osteochondrose ist zur Geißel der Menschheit geworden, aber wir haben unsere Hände befreit und eine Zivilisation geschaffen. Dank des aufrechten Gehens (und der Osteochondrose) haben wir nicht nur das Rad, das Alphabet und das Feuer gemeistert, sondern Sie können auch zu Hause in der Hitze sitzen und diesen Artikel auf Ihrem Computerbildschirm lesen.
Die nächsten Verwandten des Menschen, höhere Primaten – Schimpansen und Gorillas – stehen manchmal auf zwei Beinen, aber diese Bewegungsmethode ist für sie eine Hilfsmethode und meistens bewegen sie sich immer noch auf vier Beinen. Damit die Osteochondrose verschwindet und die Bandscheiben intensiv altern, muss eine Person ihre Bewegungsweise ändern und die ständige vertikale Belastung von der Wirbelsäule entfernen. Delfine, Schwertwale und Wale haben keine Osteochondrose, Hunde, Kühe und Tiger hingegen nicht. Ihre Wirbelsäule nimmt keine langfristigen statischen und stoßartigen vertikalen Belastungen auf, da sie sich in einem horizontalen Zustand befindet. Wenn die Menschheit zur See fahren würde und das natürliche Fortbewegungsmittel das Tauchen wäre, wäre die Osteochondrose besiegt.
Die aufrechte Körperhaltung zwang den menschlichen Bewegungsapparat dazu, sich in Richtung des Schutzes von Schädel und Gehirn vor Stoßbelastungen weiterzuentwickeln. Doch Bandscheiben – elastische Polster zwischen den Wirbeln – sind nicht die einzige Schutzmethode. Der Mensch hat ein elastisches Fußgewölbe, Knorpel der Kniegelenke, physiologische Krümmungen der Wirbelsäule: zwei Lordosen und zwei Kyphosen. All dies ermöglicht es Ihnen, Ihr Gehirn auch beim Laufen nicht „abzuschütteln“.
Risikofaktoren
Ärzte sind jedoch an den Risikofaktoren interessiert, die verändert werden können, um die Komplikationen einer Osteochondrose zu vermeiden, die zu Schmerzen, Beschwerden, eingeschränkter Mobilität und verminderter Lebensqualität führen. Betrachten wir diese Risikofaktoren, die von Ärzten, insbesondere in privaten medizinischen Zentren, so oft ignoriert werden. Schließlich ist es viel profitabler, eine Person ständig zu heilen, als die Ursache des Problems aufzuzeigen, es zu lösen und den Patienten zu verlieren. Hier sind sie:
- das Vorhandensein von Längs- und Querplattfüßen. Plattfüße führen dazu, dass das Fußgewölbe an Elastizität verliert und der Stoß ohne Erweichung nach oben auf die Wirbelsäule übertragen wird. Die Bandscheiben sind einer erheblichen Belastung ausgesetzt und kollabieren schnell.
- Übergewicht und Fettleibigkeit – braucht keine Kommentare;
- unsachgemäßes Heben und Tragen schwerer Gegenstände mit ungleichmäßigem Druck auf die Bandscheiben. Wenn Sie beispielsweise einen Sack Kartoffeln heben und auf einer Schulter tragen, fällt die starke Belastung auf eine Kante der Scheiben und kann zu groß sein.
- Bewegungsmangel und Bewegungsmangel. Oben wurde gesagt, dass während der Sitzung der größte Druck auf die Bandscheiben entsteht, da eine Person nie gerade sitzt, sondern sich immer „leicht“ nach vorne beugt;
- Chronische Verletzungen, Ausrutschen auf Eis, schweres Gewichtheben, Kontaktkampfsportarten, schwere Hüte, Kopfstoß gegen niedrige Decken, schwere Kleidung, das Tragen schwerer Taschen in den Händen.
Allgemeine Symptome
Die im Folgenden beschriebenen Symptome treten außerhalb der Lokalisation auf. Dies sind häufige Symptome und können überall auftreten. Dabei handelt es sich um Schmerzen, Bewegungsstörungen und Sensibilitätsstörungen. Es gibt auch vegetativ-trophische Störungen oder spezifische Symptome, zum Beispiel Harnwegserkrankungen, allerdings deutlich seltener. Schauen wir uns diese Zeichen genauer an.
Schmerzen: muskulös und radikulär
Es gibt zwei Arten von Schmerzen: radikuläre und muskuläre Schmerzen. Radikulärer Schmerz ist mit der Kompression oder dem Druck eines Vorsprungs oder Bruchs der Bandscheibe der Wurzel entsprechend dieser Höhe verbunden. Jede Nervenwurzel besteht aus zwei Teilen: dem sensiblen und dem motorischen.
Abhängig davon, wohin die Hernie genau verläuft und welcher Teil der Wurzel komprimiert wurde, kann es zu sensorischen oder motorischen Störungen kommen. Manchmal treten beide Störungen gleichzeitig auf und äußern sich in unterschiedlichem Ausmaß. Auch Schmerzen gehören zu den Sensibilitätsstörungen, da es sich bei Schmerzen um eine besondere und spezifische Empfindung handelt.
Radikulärer Schmerz: Kompressionsradikulopathie
Radikulärer Schmerz ist vielen bekannt; Man nennt es „Neuralgie“. Die geschwollene Nervenwurzel reagiert heftig auf jeden Schock und der Schmerz ist sehr stark, ähnlich einem Stromschlag. Schießen Sie in den Arm (vom Nacken) oder das Bein (vom unteren Rücken). Solch ein scharfer und schmerzhafter Impuls wird als Hexenschuss bezeichnet: Im unteren Rückenbereich handelt es sich um einen Hexenschuss, im Nacken handelt es sich um einen Cervicagus, eine seltenere Bezeichnung. Solche radikulären Schmerzen erfordern eine forcierte, schmerzstillende oder antalgische Haltung. Radikuläre Schmerzen treten sofort beim Husten, Niesen, Weinen, Lachen oder bei Anstrengung auf. Jeder Schock auf die geschwollene Nervenwurzel führt zu verstärkten Schmerzen.
Muskelschmerzen: myofaszial-tonisch
Bei einem Rückenmarks- oder Bandscheibenvorfall wird die Nervenwurzel zwar nicht komprimiert, aber wenn sie sich bewegt, werden benachbarte Bänder, Faszien und tiefe Rückenmuskeln verletzt. In diesem Fall ist der Schmerz sekundär, schmerzt, dauerhaft, es kommt zu einer Steifheit im Rücken, und dieser Schmerz wird myofaszial genannt. Die Quelle dieser Schmerzen ist nicht mehr das Nervengewebe, sondern die Muskulatur. Ein Muskel kann auf jeden Reiz nur auf eine Weise reagieren: Kontraktion. Und wenn der Reiz länger anhält, wird die Muskelkontraktion zu einem ständigen Krampf, der sehr schmerzhaft sein wird.
Ein charakteristisches Symptom eines solchen sekundären myofaszialen Schmerzes ist eine erhöhte Steifheit des Nackens, des unteren Rückens oder der Brustwirbelsäule sowie das Auftreten dichter, schmerzhafter Muskelausstülpungen – „Rollen“ in der Nähe der Wirbelsäule, also paravertebral. Bei solchen Patienten verstärken sich die Rückenschmerzen nach mehreren Stunden „Büro“-Arbeit mit längerer Immobilität, wenn die Muskeln praktisch nicht mehr arbeiten können und sich in einem Krampfzustand befinden.
Sinnesstörungen
Wenn eine Vorwölbung, ein Leistenbruch oder ein krampfhafter Muskel den empfindlichen Teil der Nervenwurzel komprimiert, kommt es zu verschiedenen Empfindungsstörungen. Sie können von Schmerzen begleitet sein oder separat auftreten, nachdem die Schmerzen bereits vorüber sind. Es gibt auch völlig schmerzlose Formen von Gefühlsstörungen, allerdings selten.
Viele Menschen kennen Taubheitsgefühle der Finger- und Zehenspitzen (Hypästhesie oder Vollnarkose), verminderte Empfindlichkeit der Haut in Form von langen Streifen, radikulärer Art. Manchmal treten Parästhesien oder Kribbeln auf, ein Gefühl von „schleichender Gänsehaut“. Am häufigsten treten Sensibilitätsstörungen an den Füßen sowie den Finger- und Zehenspitzen auf. Gefühlsstörungen sind recht unangenehm, aber Gefühlsstörungen machen einen Menschen nicht behindert, motorische Störungen können jedoch dazu führen.
Motorische Störungen in der Peripherie
Wenn ein Motoneuron oder die Axone, die Teil des motorischen Teils eines Nervs sind, betroffen sind, kommt es zu einer Schwäche oder völligen Immobilität des Muskels. Im zweiten Fall handelt es sich um eine vollständige Lähmung und im ersten Fall um eine Parese. Parese ist eine teilweise Lähmung, wenn der Muskel nicht mit voller Kraft funktioniert.
Sehr häufig treten diese Erkrankungen an den Beinen auf, mit Ausstülpungen und Hernien der Lendenwirbelsäule. Es gibt motorische Strukturen, die die Unterschenkel- und Fußmuskulatur innervieren. Daher kann bei fortgeschrittener und komplizierter lumbaler Osteochondrose der Fuß verstauchen. Es dreht sich nach innen, die Person wird gezwungen, das Bein hoch anzuheben, um mit dem geschlagenen Fuß zu gehen, dies wird Schrittschritt, „Hahngang“ genannt.
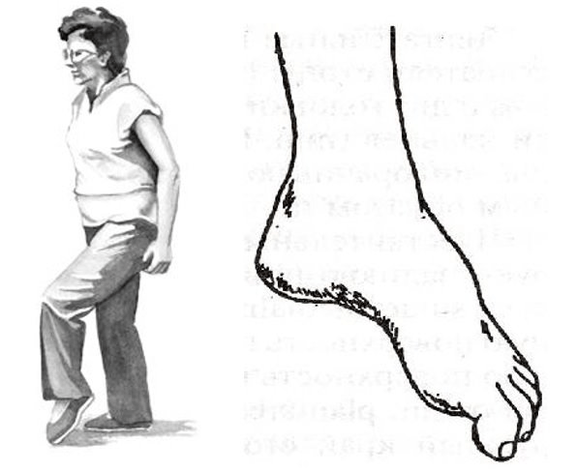
Die Gefahr von Bewegungsstörungen besteht jedoch darin, dass sie isoliert auftreten können und nicht mit Schmerzen einhergehen. Und wenn eine Person „keine Schmerzen“ hat, sucht sie möglicherweise nicht rechtzeitig einen Arzt auf. Daher ist es so wichtig, dass Patienten mit fortschreitenden Vorwölbungen und Hernien, beispielsweise im Lendenbereich, regelmäßig auf Zehen und Fersen gehen und die Arbeit ihrer Muskeln überwachen.
Lokale Symptome: Hauptzeichen
Betrachten wir nun die spezifischen Symptome und Syndrome, die für die zervikale, thorakale und lumbale Osteochondrose charakteristisch sind. Wir gehen von oben nach unten, von der Halsregion nach unten, über die Brustregion bis zur lumbosakralen Region.
Diagnose einer Osteochondrose
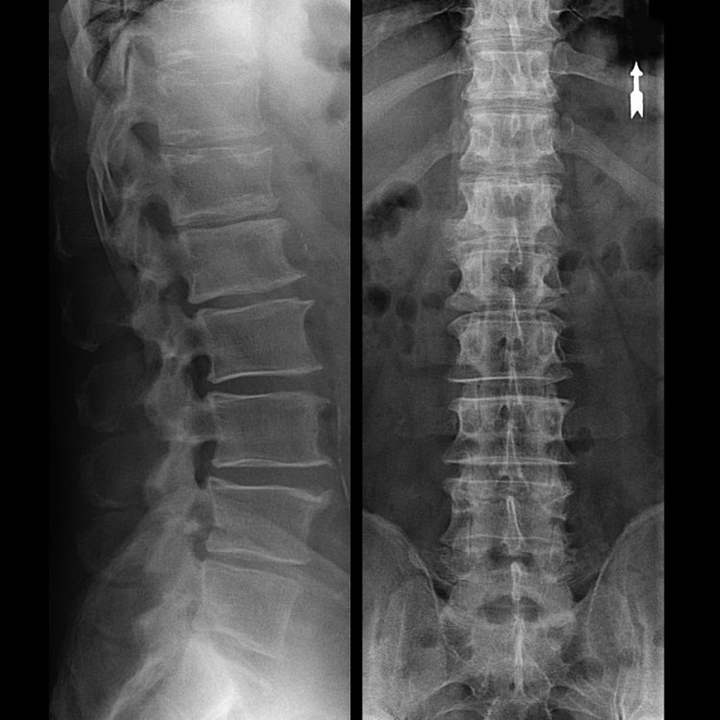
In typischen Fällen kommt es wie oben beschrieben zu einer Osteochondrose der Hals- und Halswirbelsäule. Daher bestand und bleibt die Hauptphase der Diagnose darin, die Beschwerden des Patienten zu identifizieren und durch einfaches Abtasten der Muskeln entlang der Wirbelsäule das Vorhandensein eines begleitenden Muskelkrampfes festzustellen. Ist es möglich, die Diagnose einer Osteochondrose durch eine Röntgenuntersuchung zu bestätigen?
Eine „Röntgenaufnahme“ der Halswirbelsäule und selbst bei Funktionstests der Beugung und Streckung zeigt keinen Knorpel, da sein Gewebe Übertragungen durchführt. Funktionstests können die Diagnose einer Instabilität der Halswirbelsäule bestätigen.
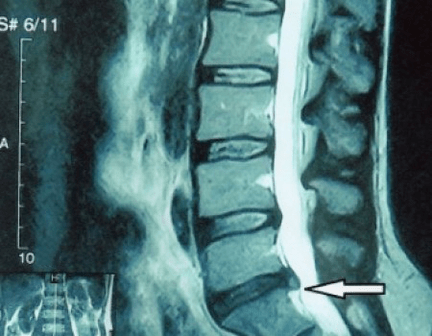
Da die Bandscheiben selbst nur im CT oder MRT sichtbar sind, sind Magnetresonanztomographie und Röntgen-Computertomographie angezeigt, um den inneren Aufbau des Knorpels und Formationen wie Vorwölbungen und Hernien abzuklären. Daher wird mit Hilfe dieser Methoden eine genaue Diagnose gestellt und das Ergebnis der Tomographie stellt eine Indikation und sogar einen aktuellen Leitfaden für die chirurgische Behandlung von Hernien in der Abteilung für Neurochirurgie dar.
Behandlung von Komplikationen der Osteochondrose
Wir wiederholen noch einmal, dass es unmöglich ist, Osteochondrose sowie programmierte Alterung und Austrocknung der Bandscheibe zu heilen. Sie können einfach verhindern, dass es kompliziert wird:
- Wenn Symptome einer Verengung der Bandscheibenhöhe auftreten, ist es notwendig, sich richtig zu bewegen, nicht an Gewicht zuzunehmen und das Auftreten von Vorsprüngen und Muskelschmerzen zu vermeiden;
- Wenn Sie bereits eine Vorwölbung haben, müssen Sie darauf achten, dass der Faserring nicht bricht, d.
- Wenn Sie einen Leistenbruch haben, müssen Sie ihn dynamisch überwachen, regelmäßige MRT-Untersuchungen durchführen, eine Vergrößerung vermeiden oder eine moderne minimalinvasive chirurgische Behandlung durchführen, da alle konservativen Methoden zur Behandlung einer Verschlimmerung der Osteochondrose ausnahmslos den Leistenbruch an Ort und Stelle belassen und nur vorübergehende Symptome beseitigen: Entzündungen, Schmerzen, Stechen und Muskelkrämpfe.
Aber bei der geringsten Verletzung des Regimes, bei schwerem Heben, Unterkühlung, Verletzungen, Gewichtszunahme (im Fall des unteren Rückens) kehren die Symptome immer wieder zurück. Wir werden beschreiben, wie man mit unangenehmen Empfindungen, Schmerzen und eingeschränkter Beweglichkeit des Rückens im Zusammenhang mit einer Verschlimmerung der Osteochondrose und einer bestehenden Vorwölbung oder Hernie als Folge des sozialen tonischen Syndroms umgeht.
Was tun bei einem Schub?
Da es zu einem akuten Schmerzanfall (zum Beispiel im unteren Rücken) gekommen ist, sollten Sie im prämedizinischen Stadium folgende Hinweise beachten:
- körperliche Aktivität vollständig eliminieren;
- auf einer harten Matratze (orthopädische Matratze oder hartes Sofa) schlafen, um ein Durchhängen des Rückens zu vermeiden;
- es ist ratsam, ein halbstarres Korsett zu tragen, um plötzliche Bewegungen und „Verstauchungen“ zu vermeiden;
- Sie sollten ein Massagekissen mit Plastiknadelapplikatoren auf Ihren unteren Rücken legen oder einen Lyapko-Applikator verwenden. Es ist notwendig, es zwei- bis dreimal täglich 30 bis 40 Minuten lang aufrechtzuerhalten.
- anschließend können Salben mit NSAIDs, Salben mit Bienen- oder Schlangengift auf den unteren Rücken gerieben werden;
- Nach dem Einreiben können Sie am zweiten Tag den unteren Rücken mit trockener Hitze umwickeln, beispielsweise mit einem Hundehaargürtel.
Ein häufiger Fehler ist das Aufwärmen am ersten Tag. Dies kann ein Heizkissen oder Badeprozeduren sein. Gleichzeitig verstärkt sich die Schwellung und damit auch der Schmerz. Aufwärmen ist erst möglich, wenn der „höchste Schmerzpunkt“ überschritten ist. Anschließend wird durch die Wärme die „Resorption“ der Schwellung verbessert. Dies geschieht normalerweise in 2-3 Tagen.
Grundlage jeder Behandlung ist die etiotrope Therapie (Beseitigung der Ursache) und die pathogenetische Behandlung (Beeinflussung der Krankheitsmechanismen). Es wird von einer symptomatischen Therapie begleitet. Bei vertebrogenen Schmerzen (verursacht durch Wirbelsäulenprobleme) sieht es so aus:
- Um Schwellungen der Muskulatur und der Wirbelsäule zu reduzieren, werden eine salzfreie Ernährung und eine Begrenzung der Flüssigkeitsaufnahme empfohlen. Sie können auch eine Tablette eines milden kaliumsparenden Diuretikums verabreichen;
- In der akuten Phase der lumbalen Osteochondrose kann eine kurzfristige Behandlung mit intramuskulären „Injektionen“ von NSAIDs und Muskelrelaxantien durchgeführt werden: täglich. Dies wird dazu beitragen, Schwellungen des Nervengewebes zu lindern, Entzündungen zu beseitigen und den Muskeltonus zu normalisieren;
- In der subakuten Phase sollten nach dem Überschreiten des Schmerzmaximums keine „Injektionen“ mehr durchgeführt und auf stärkende Mittel, beispielsweise moderne Medikamente der Gruppe „B“, geachtet werden. Sie stellen die beeinträchtigte Sensibilität effektiv wieder her, reduzieren Taubheitsgefühle und Parästhesien.
Die physiotherapeutischen Maßnahmen gehen weiter, die Zeit für eine Physiotherapie bei Osteochondrose ist gekommen. Seine Aufgabe besteht darin, die Durchblutung und den Muskeltonus zu normalisieren, wenn Schwellungen und Entzündungen bereits abgeklungen sind, der Muskelkrampf jedoch noch nicht vollständig abgeklungen ist.
Bei der Kinesiotherapie (Bewegungsbehandlung) werden therapeutische Übungen und Schwimmen durchgeführt. Gymnastik bei Osteochondrose der Halswirbelsäule zielt überhaupt nicht auf die Bandscheiben, sondern auf die umliegende Muskulatur. Seine Aufgabe besteht darin, tonische Krämpfe zu lindern, die Durchblutung zu verbessern und auch den venösen Abfluss zu normalisieren. Dies führt zu einer Verringerung des Muskeltonus, einer Verringerung der Schmerzintensität und der Steifheit des Rückens.
Übungen gegen Osteochondrose sollten nach einem leichten allgemeinen Aufwärmen an „aufgewärmten Muskeln“ durchgeführt werden. Der wichtigste therapeutische Faktor ist die Bewegung, nicht der Grad der Muskelkontraktion. Um Rückfälle zu vermeiden, ist die Verwendung von Gewichten daher nicht gestattet; Zum Einsatz kommen eine Gymnastikmatte und ein Gymnastikstock. Mit ihrer Hilfe können Sie die Bewegungsfreiheit effektiv wiederherstellen.
Das Einreiben von Salben und die Verwendung des Kuznetsov-Applikators werden fortgesetzt. Schwimmen, Unterwassermassage und Charcot-Dusche werden gezeigt. In der Abschwächungsphase der Exazerbation sind Medikamente für die häusliche Magnetfeldtherapie und Physiotherapie indiziert.
Normalerweise dauert die Behandlung nicht länger als eine Woche, aber in manchen Fällen kann sich die Osteochondrose mit so gefährlichen Symptomen äußern, dass eine Operation dringend erforderlich sein kann.
Über den Shants-Kragen
Im Frühstadium, in der akuten Phase, ist es notwendig, den Nacken vor unnötigen Bewegungen zu schützen. Das Shants-Halsband eignet sich hervorragend dafür. Viele Menschen machen beim Kauf dieses Halsbandes zwei Fehler. Sie wählen es nicht aufgrund ihrer Größe aus, weshalb es seine Funktion einfach nicht erfüllt und ein Unbehagen verursacht.
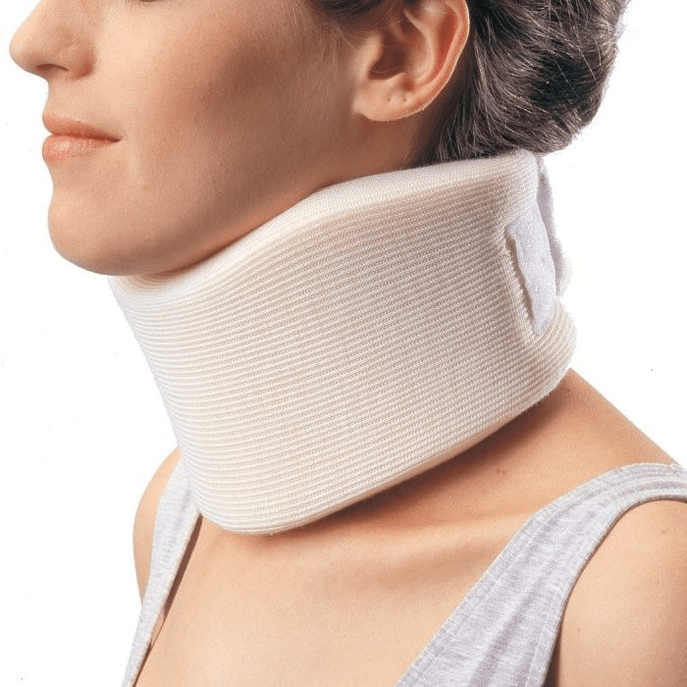
Der zweite häufige Fehler besteht darin, es zu prophylaktischen Zwecken über einen längeren Zeitraum zu tragen. Dies führt zu einer schwachen Nackenmuskulatur und verursacht nur noch mehr Probleme. Für ein Halsband gibt es nur zwei Indikationen, unter denen es getragen werden darf:
- das Auftreten von stechenden Schmerzen im Nacken, Steifheit und Schmerzen, die sich auf den Kopf ausbreiten;
- wenn Sie vorhaben, körperlich zu arbeiten und dabei gesund zu bleiben, wobei die Gefahr einer „Belastung“ des Nackens und einer Verschlimmerung besteht. Das ist zum Beispiel das Reparieren eines Autos, wenn man sich darunter hinlegt, oder das Fensterputzen, wenn man die Hand ausstrecken und ungünstige Positionen einnehmen muss.
Das Halsband sollte nicht länger als 2-3 Tage getragen werden, da eine längere Verwendung zu einer venösen Stauung in der Nackenmuskulatur führen kann, wenn der Patient aktiviert werden muss. Ein Analogon zum Shants-Kragen für den unteren Rücken ist ein halbstarres Korsett, das in einem orthopädischen Salon gekauft wird.
Chirurgische Behandlung oder konservative Maßnahmen?
Es ist ratsam, dass sich jeder Patient nach Fortschreiten der Symptome und bei Vorliegen von Komplikationen einer MRT unterzieht und einen Neurochirurgen aufsucht. Moderne minimalinvasive Eingriffe ermöglichen die sichere Entfernung größerer Hernien, ohne längeren Krankenhausaufenthalt, ohne mehrtägiges Liegen und ohne Beeinträchtigung der Lebensqualität, da sie mit moderner Videoendoskopie, Radiofrequenz, Lasertechnik oder Kaltplasma durchgeführt werden. Sie können einen Teil des Kerns verdunsten lassen und Ihren Blutdruck senken, wodurch das Risiko einer Hernie verringert wird. Und Sie können den Mangel radikal, also vollständig beseitigen.
Vor der Operation von Hernien muss man keine Angst haben; Hierbei handelt es sich nicht mehr um die früheren offenen Operationen der 80er-90er Jahre des letzten Jahrhunderts mit Muskeldissektion, Blutverlust und anschließender langer Erholungsphase. Sie ähneln eher einem kleinen Stich unter Röntgenkontrolle und anschließendem Einsatz moderner Technik.
Prävention von Osteochondrose und ihren Komplikationen
Osteochondrose, auch komplizierte, deren Symptome und Behandlung wir oben besprochen haben, ist größtenteils keine Krankheit, sondern lediglich eine Manifestation der unvermeidlichen Alterung und des vorzeitigen „Schrumpfens“ der Bandscheiben. Osteochondrose braucht wenig, um uns nie zu stören:
- Vermeiden Sie Unterkühlung, insbesondere im Herbst und Frühling, und Herbst im Winter.
- Heben Sie keine Gewichte und tragen Sie Lasten nur mit geradem Rücken im Rucksack.
- trinken Sie mehr sauberes Wasser;
- nehmen Sie nicht zu, Ihr Gewicht sollte Ihrer Körpergröße entsprechen;
- Plattfüße behandeln, falls vorhanden;
- Machen Sie regelmäßig körperliche Übungen;
- Machen Sie Übungen, die den Rücken entlasten (Schwimmen);
- schlechte Gewohnheiten aufgeben;
- Abwechslung zwischen psychischem Stress und körperlicher Aktivität. Nach jeweils anderthalb Stunden geistiger Arbeit wird empfohlen, die Art der Aktivität auf körperliche Arbeit umzustellen;
- Sie können regelmäßig mindestens eine Röntgenaufnahme der Lendenwirbelsäule in zwei Projektionen oder ein MRT anfertigen, um herauszufinden, ob der Leistenbruch, falls vorhanden, fortschreitet;
Mit diesen einfachen Tipps können Sie Ihren Rücken ein Leben lang gesund und mobil halten.
























